L’ostéoporose ne provoque pas de douleur en soi. Ce sont les fractures, les os cassés, qui sont douloureuses. En fait, on dit de l’ostéoporose que c’est une voleuse silencieuse, car les os peuvent se désagréger progressivement sans qu’on s’en rende compte. Une fracture du poignet, surtout chez les jeunes femmes actives, s’avère souvent le premier signe d’ostéoporose. L’épaule, la hanche et la colonne vertébrale sont d’autres endroits propices aux fractures ostéoporotiques.
Les fractures peuvent être très douloureuses. Toutefois, certaines personnes ne ressentent presque aucun symptôme en ce qui a trait aux fractures par compression de la moelle épinière. Les microfractures des os surviennent si graduellement au fil du temps que la douleur est relativement modérée ou qu’elle passe inaperçue. Deux tiers des fractures de la colonne vertébrale ne causent pas de douleur et sont souvent diagnostiquées lors d’une radiographie prise pour d’autres raisons. Il arrive aussi que celles-ci fassent l’objet d’un diagnostic erroné, par exemple un claquage musculaire.
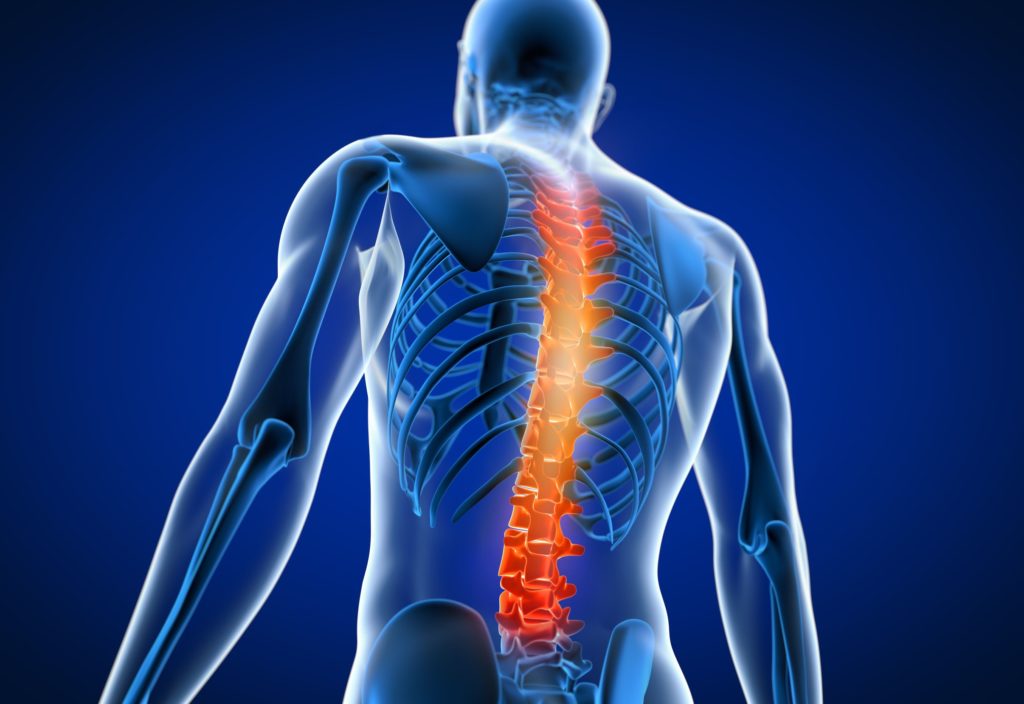
Cela dit, les fractures de la colonne vertébrale peuvent être douloureuses — elles peuvent provoquer une douleur intense et soudaine ou surgir lorsque l’on se penche ou se tourne. Les fractures vertébrales peuvent survenir lors de situations ou de gestes bien banals, comme chuter de la position debout, faire son lit, soulever un objet lourd, ou même tousser ou éternuer.
APRÈS UNE FRACTURE, LA DOULEUR ÉVOLUE EN TROIS ÉTAPES, MAIS TOUT LE MONDE NE RESSENT PAS NÉCESSAIREMENT TOUTES CES ÉTAPES.
- Une douleur aiguë et soudaine qui signale une blessure,une fracture
- Une douleur subaiguë intervient généralement pendant les premières semaines suivant la fracture, tandis que l’os et le tissu conjonctif guérissent. Par exemple, une fracture à la jambe fera mal au moment de la blessure et durant la convalescence, mais au fil du temps, la douleur s’atténuera.
- La douleur chronique persiste longtemps après la guérison de la fracture et du tissu conjonctif. En général, elle est diagnostiquée après trois à six mois de douleur.
Les renseignements suivants portent sur la façon de gérer la douleur aiguë et subaiguë.
Une fracture vertébrale peut prendre de 6 à 8 semaines pour que l’os se replace et jusqu’à 12 semaines pour une guérison complète. Mais le rétablissement d’une fracture vertébrale s’étend au-delà de la guérison de l’os. Il s’agit d’un processus continu pour un regain de force et de mobilité permettant de reprendre ses activités quotidiennes. Le rétablissement varie quelque peu d’une personne à l’autre. Vous constaterez peut-être que votre posture a changé et que la douleur persiste. Cela s’explique par le fait qu’une fracture vertébrale entraîne un changement dans la forme de la vertèbre elle-même, ce qui peut avoir une incidence sur les muscles, les tendons, les ligaments et les nerfs proches de l’os fracturé. Lorsqu’une vertèbre est endommagée, la colonne s’ajuste pour maintenir l’équilibre du corps. Cela peut engendrer une douleur musculaire. Cette douleur peut se résorber avec le temps, lorsque le corps se sera adapté à la nouvelle forme de la vertèbre.
Une douleur qui n’est pas traitée peut entraîner la dépression, de l’anxiété, de l’insomnie et une détresse inutile. Une douleur qui n’est pas traitée peut entraîner la dépression, de l’anxiété, de l’insomnie et une détresse inutile. Si votre mal est tel qu’il vous empêche de dormir, vous coupe l’appétit et plombe votre moral, il est crucial que vous contactiez votre professionnel de la santé pour obtenir de l’aide à vous rétablir.
Comprendre l’évolution de la douleur que vous éprouvez constitue le premier pas vers le soulagement. Apprivoisez votre corps en comprenant comment il compose avec la blessure. Vous pourrez ensuite choisir l’approche la plus efficace pour gérer votre douleur. Réclamez auprès de votre professionnel de la santé un plan de traitement global comprenant médicaments, traitement physique et outils d’autogestion.
Christine Thomas vit avec cinq fractures vertébrales causées par l’ostéoporose. Son parcours l’a amenée à gérer sa douleur plutôt que de laisser sa douleur gérer sa vie..
“La douleur peut vous consumer. Elle peut bouleverser votre vie tout entière. Elle peut être impitoyable. Jusqu’à ce que tombe le diagnostic de cinq fractures à ma colonne vertébrale, je n’avais aucun symptôme d’ostéoporose, et ce, même si celles-ci ont pris du temps (voire des années) pour se produire. Ce qui m’a brutalement révélé à mon sort a été une douleur constante, fulgurante et handicapante quelques semaines après la naissance de ma fille. Partager mon expérience ressuscite en moi d’horribles souvenirs où mon quotidien était plombé par la douleur et le combat pour trouver de l’aide.
La douleur est subjective, donc difficile à mesurer. Une personne ne peut jamais vraiment ressentir ou comprendre la douleur d’une autre. Bon nombre de personnes atteintes de fractures vertébrales ou autres fractures ostéoporotiques ne sont pas au courant des choix à leur disposition pour gérer la douleur et améliorer leur qualité de vie. »
QUE PUIS-JE FAIRE POUR SOULAGER MA DOULEUR?
Tout d’abord, essayez de faire fi de toutes vos présomptions. Plutôt que de miser sur une seule solution, considérez un ensemble de différentes approches et de traitements complémentaires. Une tentative thérapeutique qui aurait échoué dans le passé peut s’avérer efficace lorsque combinée à d’autres remèdes. Allier médicaments et traitements non médicamenteux peut contribuer à gérer la douleur. Tentez d’explorer différentes avenues pour trouver ce qui vous réussit le mieux.
Médication
La plupart des médicaments antidouleur sont conçus pour gérer la douleur aiguë. Les gens se rétablissent plus rapidement lorsque la douleur est prise en charge. Ainsi, le but est de recourir aux médicaments les plus efficaces pour atténuer votre douleur, vous permettant de profiter d’un sommeil réparateur la nuit et d’être plus mobile le jour. Il est fort probable que votre médecin vous recommande un médicament en vente libre. Si celui-ci vous soulage suffisamment, vous n’aurez pas à prendre des médicaments plus forts. S’il n’est pas suffisant, parlez à votre médecin, surtout si votre douleur est intense, il vous prescrira un médicament plus fort. Comme pour toute médication, assurez-vous de parler à votre médecin avant d’essayer quoi que ce soit. Vous ignorez peut-être certains effets secondaires ou interactions médicamenteuses, or il vous faut traiter votre douleur de façon sécuritaire.
Traitements physiques
Savoir ce que vous devez faire ou pas après une fracture est la clé de la guérison.
- Lorsqu’on a mal, on n’a pas envie de bouger. Mais rester immobile, en position assise, n’est bon ni pour les os ni pour la douleur. Il est important de trouver des façons de vous mouvoir qui conviennent à votre état. Obtenir l’avis d’un ou d’une physiothérapeute permet de connaître les mouvements qui sont sécuritaires, soit ceux « à faire » pour gérer la douleur et ceux « à proscrire », afin d’éviter d’aggraver la blessure et la douleur. Ces balises sont votre bouée de secours! Votre physiothérapeute peut aider à réévaluer votre posture pendant le sommeil et vous enseigner des techniques pour minimiser la douleur. Parmi les choses « à faire » : la technique de la buche qui roule pour sortir du lit (en se déplaçant en bloc) ou celle de mettre un oreiller entre les genoux la nuit pour soulager la pression sur la colonne; parmi les choses « à ne pas faire » : se pencher en avant ou soulever un objet. Un(e) ergothérapeute saura vous proposer des outils ou astuces qui vous faciliteront la vie chez vous pendant votre convalescence, par exemple une pince à long manche pour ramasser des objets, laisser ouvert le couvercle de la toilette ou installer des barres d’appui ou une main courante.
Pendant la convalescence, de nombreux types de mouvement pourraient s’avérer douloureux, même lorsque vous utilisez les techniques appropriées. Un facteur essentiel au rétablissement est d’apprendre à se déplacer de façon sécuritaire pour ne pas induire une tension indue à la colonne vertébrale.
- Le chaud et le froid. Des douches chaudes et des coussins chauffants permettent de délier les muscles tandis que les compresses froides peuvent aider en « gelant » les endroits douloureux et en réduisant l’inflammation.
- Corsets et supports. Vous ne devriez avoir recours à ce genre d’orthèses que sur les directives d’un professionnel de la santé et pour une courte période seulement, car une utilisation à long terme peut atrophier vos muscles. Il y aura lieu d’entamer des exercices pour renforcer les muscles du dos. Une consultation avec un physiothérapeute peut être utile.
Outils d’autogestion – thérapie du corps et de l’esprit
De nombreuses recherches indiquent que la façon la plus efficace de vaincre la douleur consiste à combiner médicaments et autogestion de la santé. Voici des exemples d’outils simples et efficaces qui peuvent complémenter les ordonnances du médecin :
- La pleine conscience
- La visualisation guidée
- La méditation
- Des techniques de respiration et de relaxation
- Prendre contact avec d’autres qui ont appris à gérer leur douleur après une fracture ostéoporotique
- Parfois, mettre de la musique qu’on aime, lire un bon livre ou regarder un film aide à éloigner la douleur.
Plusieurs choix s’offrent à vous pour aider à gérer la douleur et à retrouver une meilleure qualité de vie. La clé consiste à écouter votre corps, à vous engager activement dans votre rétablissement ainsi qu’à explorer et à choisir avec votre équipe de soins les outils qui vous conviennent.